|
CASO CLÍNICO
El esputo inducido permite
guiar una estrategia terapéutica para lograr el control del
asma bronquial.
The induced sputum allows guide a therapeutic
strategy to control bronchial asthma.
Dra. Elisa
Margarita. Uribe Echevarría 1-2, Luciana Garcia, 2 Carolina
Leimgruber, 2 Amado Quintar, 2 Agustín M Uribe Echevarría,
1; Cristina Maldonado
Revista Facultad de Ciencias
Medicas 2010; 67(4): 169-176
Instituto de Fisiopatología
Torácica Hospital Italiano de Córdoba 1.Centro de
Microscopía Electrónica. Facultad de Ciencias Médicas UNC 2.
Correspondencia: Uribe@cmefcm.uncor.edu
Introducción
El
asma es una enfermedad bronquial inflamatoria crónica no
curable pero controlable. Se ha comprobado que la calidad de
vida alcanzada por los pacientes que han adquirido su
control es idéntica a la de la población normal. Las
evidencias en la vida real han demostrado que el control del
asma no alcanza un nivel satisfactorio
(1),
mientras existen muestras científicas que los medicamentos
disponibles en la actualidad pueden alcanzar en la mayoría
de los pacientes, los objetivos de control indicados por las
guías internacionales y proveen calidad de vida por
minimizar el impacto de la enfermedad y los efectos
colaterales terapéuticos.
Las guías publicadas para el manejo del asma promueven el
uso de múltiples indicadores como: síntomas, función
pulmonar, antecedentes y cuestionarios que facilitan evaluar
y guiar el tratamiento como así también insisten en la
importancia de una buena relación médico paciente y en la
educación de éste para optimizar su control
(2,3).
Sin embargo a pesar de estos lineamientos, no se ha logrado
el verdadero control. El reporte de GINA 2002 hace
referencia a que es razonable esperar que en la mayoría de
los pacientes con asma el control de la enfermedad pueda y
deba ser alcanzado y mantenido. A partir del 2005 GINA
implementa un abordaje del manejo basado en el control del
asma más que en la severidad de la misma
(2)
Las actuales guías proponen que la clasificación de
severidad debe usarse para la evaluación inicial del
paciente y debe ser tenida en cuenta como una característica
importante del paciente. Sin embargo, evaluar el control del
asma debe ser usado para monitorizar al paciente en el
seguimiento a largo tiempo y el nivel de control debe guiar
el tratamiento. Estas guías proponen que el control puede
ser evaluado en base a las limitaciones a través de los
síntomas, usando los cuestionarios validados de control del
asma, pruebas funcionales y los futuros riesgos inherentes a
la enfermedad como exacerbaciones, progresiva pérdida de la
función pulmonar y efectos adversos relacionados al
tratamiento (2,3).
El objetivo de este ensayo es proponer una estrategia simple
y uniforme, válida para el manejo y control del asma en
forma objetiva, teniendo como blanco terapéutico la
inflamación de la vía aérea según parámetros celulares del
esputo inducido.
Materiales y métodos
En relación a estos lineamientos
propuestos por las guías actuales, evaluamos el grado de
control del asma de una serie de pacientes asmáticos
reclutados de la atención del consultorio externo de
neumonología de la Institución en base a criterios clínicos,
funcionales respiratorios y con el cuestionario de control
del asma (ACT) (4,5).
No debían estar con exacerbación del asma y no debían ser
fumadores. Luego los pacientes fueron referidos para la
inducción de esputo para determinar la presencia y el tipo
de componente inflamatorio involucrados (Inflamometría) a
fin de tomar decisiones de tratamiento según el perfil
inflamatorio. El estudio fue aprobado por el Comité de Ética
en Investigación del Hospital Italiano de Córdoba.
La espirometría se realizó de acuerdo a las especificaciones
de la ATS (6).
La inducción del esputo se realizó con un procedimiento
previamente descrito (7).
En resumen, el procedimiento se inició 10 minutos después de
la administración de 200 mg de salbutamol inhalado a través
de la inhalación de aerosoles de solución salina en
concentraciones crecientes (3%, 4% y 5%), cada inhalación de
7 minutos con intervalos de 5minutos de forma consecutiva,
hasta que el esputo se obtuvo suficiente para el análisis, o
hasta que se produjo una disminución del Pico Flujo
Espiratorio (PEF) del 20% en relación con el valor basal. La
nebulización de solución salina se realizó con un
nebulizador ultrasónico Ultraneb 2000, con una tasa de
salida de 0,87 ml / min y partículas que presentan un
diámetro medio de masa aerodinámico de 5 micras. Después de
cada período de inhalación, el PEF fue medido para
garantizar la seguridad de la prueba. Si hubo una
disminución del PEF ≥ 10% en relación al valor de
referencia, la concentración salina no se incrementó. Las
muestras de esputo fueron procesadas y analizadas dentro de
las primeras 2 horas, según lo descrito previamente
(7).
Se definió una muestra de esputo inducido adecuada para el
análisis como aquella que contiene material expectorado con
la viabilidad celular superior al 50% y la contaminación por
células escamosas orofaríngeas inferior al 20%, así como de
una cantidad suficiente para el recuento diferencial de 200
células.
Resultados
Al evaluar a los pacientes según los criterios y parámetros
recomendados por las guias, obtuvimos pacientes que se
encontraban totalmente controlados, parcialmente controlados
y no controlados
(Tabla 1).
|
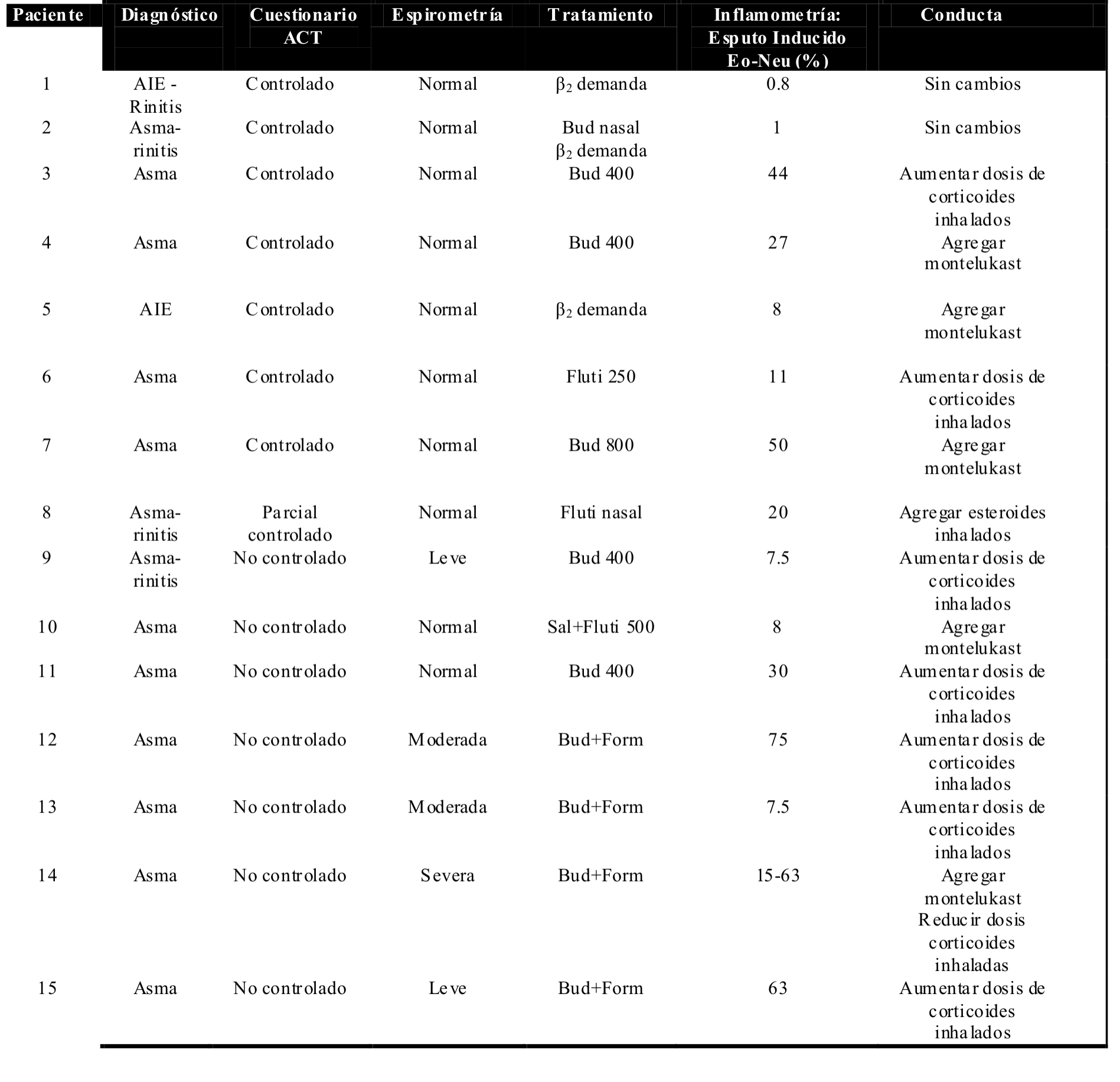 |
Tabla 1. Serie de
pacientes evaluados según lineamientos de GINA
cotejados con el análisis de inflamometría por medio
de la técnica de esputo inducido y la conducta
adquirida consecuentemente.
ACT: asthma control
test; Espirometría: grado de obstrucción según FEV1.
Eo-Neu: eosinófilos-neutrófilos; AIE: asma inducida
por ejercicio. Β2: Β2 adrenérgicos: Bud: budesonide;
Fluti: fluticasona; Bud+Form: budesonide +
formoterol; Sal+Fluti: Salmeterol + fluticasona; |
Al cotejar dichos resultados con los obtenidos con la
inflamometría, los pacientes totalmente controlados según
los criterios de GINA revelaron en su mayoría un porcentaje
de eosinófilos elevados superior al valor normal aceptado
(8)
lo que requirió optimizar
el tratamiento para alcanzar la normalidad del índice de
inflamación, en lugar de reducir o suspender el tratamiento
según las indicaciones propuestas por las guías. En los
pacientes con asma parcialmente controlada, la inflamometría
realizada con esputo inducido nos permitió optimizar la
terapéutica para lograr el control clínico del paciente. En
el total de los pacientes no controlados el análisis del
esputo inducido orientó y/o obligó a modificar el esquema
terapéutico según el perfil celular.
Discusión
Queda en evidencia que los
parámetros clínicos-funcionales recomendados por las guías
para hacer el seguimiento del asma, no son herramientas
suficientes para lograr el verdadero control de la
enfermedad. Sólo con ellos podemos evaluar un asma según el
concepto de 40 años atrás, cuando se la definía como una
enfermedad obstructiva manifestada a través de episodios de
sibilancias y obstrucción reversible de la vía aérea
(parámetros clínicos-funcionales)
(9,10)
Desde hace más de dos décadas disponemos de amplios
conocimientos en su fisiopatogenia inflamatoria y de
terapéutica que logran en su mayoría el control, sin embargo
no hemos implementado la estrategia de su seguimiento.
Toda enfermedad crónica no curable es factible de ser
controlable en su totalidad si se orienta la terapéutica al
blanco de los parámetros fisiopategénicos. En el caso del
asma bronquial sería lograr que el perfil de células
inflamatorias de la vía aérea alcance los valores dentro del
rango de la normalidad
(8,11).
¿Por qué elegir esputo inducido como herramienta para
evaluar el control del asma?
Las guías de manejo del asma incluyen el uso de la
espirometría principalmente el FEV1 como marcador del grado
de obstrucción de la vía aérea
(12)
y las puntuaciones de los cuestionarios de asma validados,
para guiar la terapia
(4, 5,13-15).
La espirometría es un método reproducible, en ciertos casos
predice función y pronóstico como también respuestas al
tratamiento. Sin embargo, hay una variación individual
notable en los síntomas independientes del valor del FEV1.
La respuesta sintomática y funcional de la terapéutica
pueden ser independientes del FEV1, como puede no reflejar
cambios para el control en el tiempo, lo cual influye en el
deterioro progresivo de la función pulmonar y en el aumento
de la frecuencia de exacerbaciones
(16).
El incremento de los síntomas bronquiales es un aspecto
fundamental de verdadera pérdida del control del asma.
Obtener una puntuación de síntomas a través de los
cuestionarios provee una rápida información de control en
base a: síntomas del paciente, necesidad del uso de
medicación de rescate y limitación en las actividades
diarias. Sin embargo estos datos son retrospectivos y por lo
tanto, incapaces de medir cambios súbitos y fluctuaciones de
la enfermedad. Por otro lado ninguno predice exacerbaciones
y por lo general reflejan la ocurrencia de síntomas más que
su arribo inminente.
Desafortunadamente los marcadores de inflamación con
técnicas no invasivas no están considerados dentro de las
guías en el manejo del asma, argumentando que consumen
tiempo en su realización y son costosos. El recuento celular
del esputo inducido presenta una serie de ventajas en
relación a los métodos más invasivos, como la
broncofibroscopía. Seguridad y practicidad son las ventajas
más obvias. Al ser una técnica no invasiva, el esputo
inducido puede ser realizado en forma aleatoria y repetida
(7,17)
pero la recolección de la muestra de esputo inducido y su
procesamiento requiere de profesionales entrenados y debe
ser referido a centros de referencia. Numerosos estudios
apoyan su utilidad en el manejo del asma bronquial
(11,18-21).
Otros métodos no invasivos que permiten medir biomarcadores
de inflamación bronquial como el óxido nítrico exhalado (ONe),
y el condensado de gas exhalado, son marcadores
inflamatorios no específicos ya que incrementan en otras
condiciones diferentes al asma.
(22).
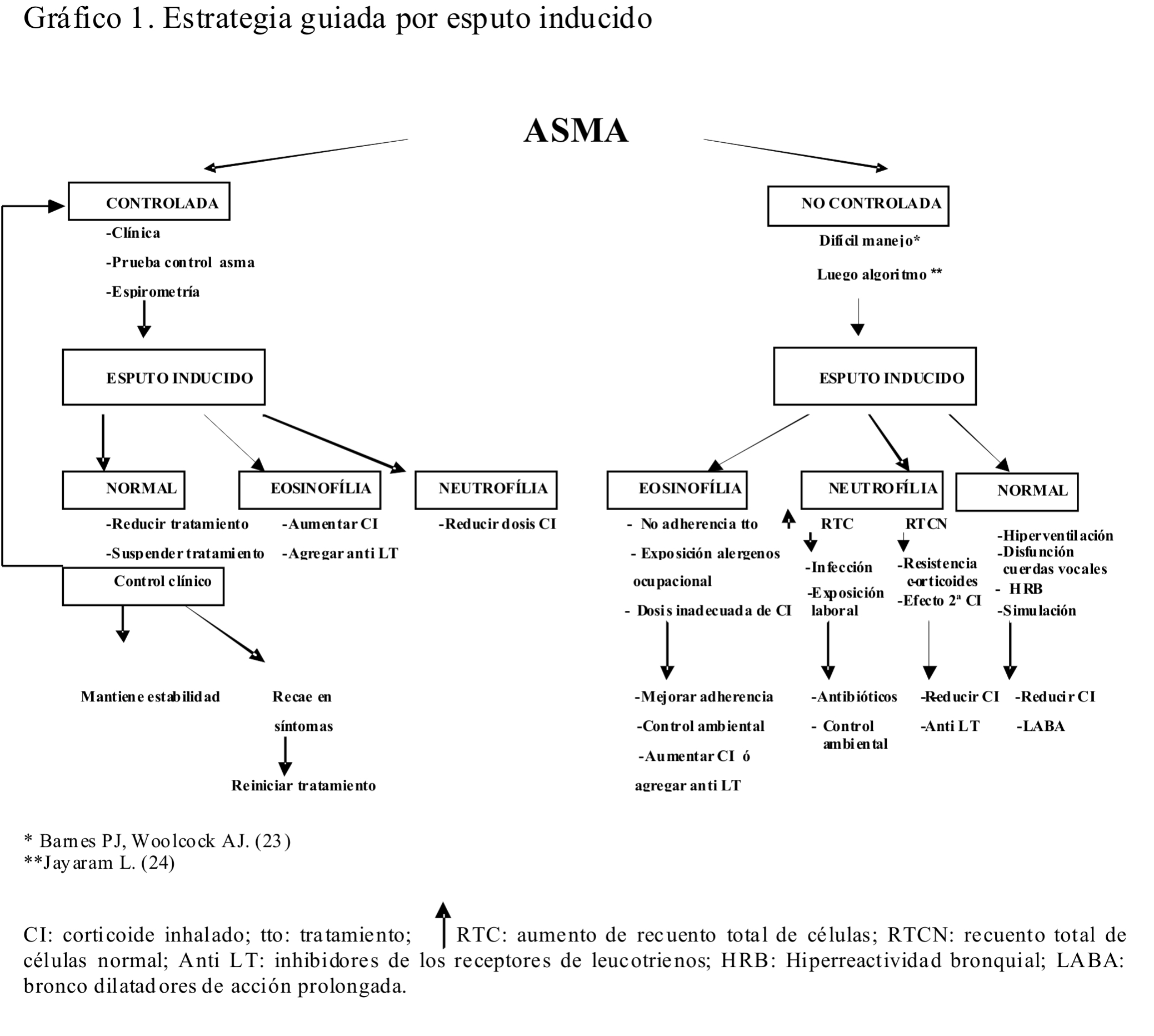
Propuesta para el control del asma. Estrategia guiada por
esputo inducido.
Dada las evidencias demostradas con esta serie de casos
clínicos y los estudios publicados, debiera incluirse el
análisis del esputo inducido que asegure el diagnóstico,
titulación terapéutica y el control de la enfermedad.
El Gráfico 1
pretende esquematizar una propuesta de estrategia en el
abordaje del asma guiada por esputo inducido.
|
 |
|
En los pacientes asmáticos tratados y que se
mantienen controlados según criterios estándares, el
análisis de esputo inducido pudiera revelar un recuento
diferencial de células normales según criterios previamente
establecidos (11,19).
En dichos pacientes podría intentarse una
reducción o suspensión del esquema terapéutico y mantener
controles con parámetros estándares y esputo inducido, por
ejemplo en cada estación del año. Frente a la perdida de
control, se sugiere reiniciar el esquema terapéutico que
lograba alcanzar su control. En los casos que a pesar de
reunir criterios estándares de control, el esputo inducido
revelase persistencia de eosinófilos superior al límite
superior normal, se recomienda titular dosis de corticoides
inhalados (CI) o agregar inhibidores de los receptores de
leucotrienos (anti LT) hasta alcanzar valores celulares
normales. Si el esputo inducido revelase un aumento de
neutrófilos, se recomienda reducir la dosis de CI y/o
agregar Anti LT.
En los pacientes que no han logrado el control de la
enfermedad a pesar del esquema terapéutico aplicado en cada
caso, la recomendación es analizar al paciente en forma
integral según los lineamientos propuestos por Barnes y
Woolcock en asma de difícil manejo
(23). Si a pesar
de ello no se lograra, se propone el algoritmo planteado por
Jayaram y col. (24)
al que se le introducen algunas modificaciones propias.
De esta manera si el análisis del esputo inducido mostrase
un recuento de eosinófilos aumentado las causas posibles
serían la falta de adherencia al tratamiento; exposición a
alergenos o elementos ocupacionales; o dosis inadecuada de
CI. En dichas circunstancias se procederá consecuentemente a
mejorar la adherencia al tratamiento, controlar la
exposición ambiental y ocupacional, y aumentar la dosis de
CI o agregar anti LT según los casos respectivamente.
Si por el contrario el recuento diferencial de células del
esputo inducido revelase un aumento de neutrófilos, se
deberá considerar si cursa con recuento total de células (RTC)
en el esputo inducido aumentadas o normales. En el caso que
el incremento de neutrófilos se acompañe de un aumento del
RTC, las posibilidades diagnósticas serán las de un proceso
infeccioso respiratorio en curso o se deba a exposición
laboral. En consecuencia se tratará con antibióticos o se
tomarán medidas de control ambiental según corresponda. Si
el RTC revelase valores normales se deberá considerar la
resistencia a esteroides o efecto secundario a los mismos,
debiéndose reducir la dosis de CI y agregar anti LT.
En los pacientes considerados no controlados, que a la vez
se han sometido a una investigación minuciosa de las causas
de asma de difícil manejo y el esputo inducido revelase una
fórmula diferencial de células dentro de los parámetros
normales, las causas posibles serán la hiperventilación o
disfunción de cuerdas vocales, hiperreactividad bronquial (HRB)
o que se trate de un paciente simulador. En todos los casos
se suspenderá el tratamiento antiinflamatorio y se los
tratará consecuentemente. En caso de HRB se agregará a los
CI, broncodilatadores de acción prolongada.
Conclusiones
Las conclusiones de este ensayo respaldadas por la amplia
experiencia científica de grupos de expertos, es que a pesar
de los avances en los conocimientos fisiopatogénicos del
asma y la disponibilidad de recursos terapéuticos óptimos,
la enfermedad aún permanece sin control en la mayoría de los
casos. En relación a las causas, si bien no definidas en su
totalidad, las evidencias apuntan a que los instrumentos que
hoy se proponen y utilizan no son lo suficientemente
apropiados para conducir el manejo y control. La
inflamometría en especial el análisis del esputo inducido es
la herramienta más apropiada para alcanzar el verdadero
control de la enfermedad, aconsejando a los especialistas
respiratorios incluir este procedimiento en la práctica
clínica.
Bibliografía
-
Rabe KF, Vermeire PA, Soriano, JB And
Maier WC. Clinical management of asthma in 1999: the
Asthma Insights and Reality in Europe (AIRE) study. Eur
Respir J. 2000 16: 802–807.
Full Text
-
GINA (Global Initiative for Asthma). 2007
Global Strategy for Asthma Management and prevention.
Available from
http://www.ginasthma.org.
-
NAEPP (National Asthma Education and
Prevention Program) (2007) Expert Panel Report 3
(EPR-3): Guidelines for the Diagnosis and management of
Asthma – Full Report. Available from
http://www.nhlbi.nih.gov
-
Nathan RA, Sorkness CA, Kosinski M, et
al. Development of the asthma control test: a
survey for assessing asthma control. J Allergy Clin
Immunol. 2004 113(1): 59–65.
PubMed
-
Schatz M, Sorkness CA, Li JT, Marcus P,
et al.
Asthma Control Test: reliability,
validity, and responsiveness in patients not previously
followed by asthma specialists. J Allergy Clin Immuno.
2006 117(3): 549–556.
PubMed
-
Brusasco, R. Crapo and G. Viegi.
‘‘ATS/ERS task force: standardisation of
lung
function testing’’. Eur Respir J 2005;
26: 319–338
-
Uribe Echevarría E, Pérez P, Bonaterra M,
et al.
Safety, reproducibility and validity of
induced sputum technique. Archivos de Alergia e
Inmunologia Clinica. 2003; 34: 41-46.
-
Pizzichini E, Pizzichini MMM, Efthimiadis
A, et al.
Indices of airway inflammation in induced
sputum: reproducibility and validity of cell and fluid
phase measurements. Am J Respir Crit Care Med.
1996;154:308-317.
PubMed
-
Ciba Guest Symposium. Terminology,
definitions and classifications of chronic pulmonary
emphysema and related conditions. Thorax
1959;14,286-299.
-
American Thoracic Society, Medical
Section of the National Tuberculosis Association.
Chronic bronchitis, asthma, and pulmonary emphysema: a
statement by the Committee on Diagnostic Standards for
Non-tuberculous Respiratory Diseases. Am Rev Respir Dis.
1962;85,762-768.
-
Moritz P, Steidle LJ, Felisbino MB, et
al.
Determination of the inflammatory
component of airway diseases by induced sputum cell
counts: use in clinical practice. J Bras Pneumol.
2008;34(11):913-921.
Scielo
-
National Asthma Education and Prevention
Program. Expert Panel Report 3 (EPR-3): Guidelines for
the Diagnosis and Management of Asthma - Summary Report
2007. J Allergy Clin Immunol. 2007; 120: Suppl. 5,
S94–S138.
Full Text
-
Revicki D, Weiss KB. Clinical assessment
of asthma symptom control: review of current assessment
instruments. J Asthma. 2006; 43: 481–487.
PubMed
-
Yawn BP, Brenneman SK, Allen-Ramey FC, et
al.
Assessment of asthma severity and asthma
control in childre. Pediatrics. 2006; 118: 322–329.
Full Text
-
Juniper EF, Bousquet J, Abetz L, Bateman
ED, GOAL Committee. Identifying 'well-controlled' and
'not well-controlled' asthma using the Asthma Control
Questionnaire. Respir Med. 2006; 100: 616–621.
Full Text
-
Cazzola, M. Asthma control:
evidence-based monitoring and the prevention of
exacerbations. Breathe. 2008; 4: 310-319.
-
Wong HH, Fahy JV. Safety of one method of
sputum induction in asthmatic subjects. Am J Respir Crit
Care Med. 1997;156(1):299-303.
Full Text
-
Fortuna AM, Feixas T, González M, Casan
P. Diagnostic utility of inflammatory biomarkers in
asthma: exhaled nitric oxide and induced sputum
eosinophil count. Respir Med. 2007;101(11):2416-21.
-
Pavord ID, Sterk PJ, Hargreave FE, et al.
Clinical applications of assessment of
airway inflammation using induced sputum. Eur Respir J
Suppl.. 2002;37:S40-S3.
Full Text
-
Ulińska D, Szmidt M. Usefulness of the
eosinophil count in induced sputum of asthmatic
patients. Pneumonol Alergol Pol. 2001;69(9-10):581-589.
PubMed
-
Vlachos-Mayer H, Leigh R, Sharon RF, et
al. Success and safety of sputum induction in the
clinical setting. Eur Respir. J 2000;16(5):997-1000.
Full
Text
-
Kharitonov SA, Barnes PJ. Exhaled markers
of pulmonary disease. Am J Respir Crit Care Med.
2001;163:1693-1722.
Full Text
-
Barnes PJ and Woolcock AJ.
Difficult asthma. Eur Respir. J 1998;
12:1209-1218.
Full Text
-
Jayaram L, Parameswaran K, Sears MR, and
Hargreave FE. Induced sputum cell counts: their
usefulness in clinical practice.
Eur Respir. J 2000; 16: 150-158.
PubMed

|