TRABAJO ANATOMO
CLÍNICO
Paciente con diagnóstico
prenatal de hernia diafragmática
Prenatal diagnosis of diaphragmatic hernia
Autor: Bürgesser Virginia
Discute: Agüero ZG
Modera: Caeiro E
Resumen de HC: Máspero G, Bernabeu F, Martínez M
Patología: Arancibia A
Imágenes: Carranza M
Revista Facultad de Ciencias
Medicas 2012; 69(2):115-120
TOMADO DE LAS SESIONES ANÁTOMO-CLINICAS DEL
HOSPITAL PRIVADO CENTRO MÉDICO DE CÓRDOBA
Se realizó un diagnóstico prenatal, a las 18 semanas de
gestación, de hernia diafragmática izquierda con estómago y
lóbulo izquierdo hepático intratorácico.
El paciente presentó los siguientes antecedentes: RNT/AEG,
madre sana, embarazo controlado, TORCH: negativa, maduración
pulmonar fetal completa.
En el nacimiento se realizó intubación endotraqueal precoz.
El paciente fue trasladado a UCIN y se colocó en ARM. Al
examen físico presentó aspecto fenotípico normal. Hipo
ventilación izquierda, latidos cardíacos desplazados hacia
la derecha, sin soplos, pulsos femorales presentes, TAM: 48,
abdomen excavado, sin visceromegalias.
Se realizó una radiografía de tórax en la que se observaron
asas intestinales con aire y estómago intratorácico, silueta
cardiaca y tráquea desplazadas hacia la derecha.
Ecocardiograma: Dextro posición cardíaca, ductus arterioso
permeable grande con shunt bidireccional, forámen oval
permeable pequeño, IT moderada, IM leve, HTP severa, función
contráctil bilateral conservada. El paciente fue intervenido
quirúrgicamente. Se observó herniación de lóbulo izquierdo
de hígado, yeyuno, íleon, colon ascendente, transverso y
descendente junto con bazo, dentro del hemitórax izquierdo,
a través de un amplio defecto diafragmático con agenesia de
diafragma. Se constató hipoplasia pulmonar severa izquierda.
Se retiraron las vísceras herniadas de tórax y se colocaron
en cavidad abdominal. Se cerró el defecto diafragmático con
malla de teflón y se aproximó piel. Regresó de quirófano en
ARM con necesidad de inotrópicos, no se visualizó
re-expansión pulmonar izquierda. El paciente quedó con
drenaje torácico bilateral y abdomen abierto. Presentó mala
evolución post operatoria con acidosis respiratoria
refractaria. Presentó síndrome compartimental en miembros
inferiores con pulsos femorales negativo y hemicuerpo
inferior pálido y frío. Se realizó intervención quirúrgica
en UCIN: se liberaron las vísceras y se cerró con silo.
Presentó anuria que no respondió a tratamiento diurético.
Por sospecha de sepsis, se comenzó tratamiento antibiótico
con Piperacilina, Tazobactam y Vancomicina.
Por falta de respuesta a ventilación convencional y
empeoramiento de acidosis, se comenzó con Óxido Nítrico sin
obtener respuesta.
Este fue un paciente extremadamente crítico, tuvo una
evolución desfavorable, sin respuesta a estímulos.
Se decidió no efectuar más medidas que resulten fútiles. Se
mantuvo una conducta compasiva sin retiro terapéutico. El
paciente falleció por depresión cardiorrespiratoria con
bradicardia severa.
Este caso es de las patologías neonatales quirúrgicas mas
graves con las que nos enfrentamos.
Discusión Dr. Agüero G.
En primer lugar, se observaron imágenes previas a la
cirugía, del día posterior a su nacimiento.
En este paciente, se evidenció el Síndrome de Abdomen
Blanco, consta de la falta de aire en el intestino en
cavidad abdominal. Habitualmente, entre las 24 – 48 horas
después de nacer tiene que existir aire en el intestino.
La hernia diafragmática se produce porque las vísceras
abdominales han ascendido a través del defecto
diafragmático. En las imágenes no se pudo divisar con
precisión cuál es el estado del colon transverso, del
intestino delgado y del estómago. Esto genera hipoplasia
pulmonar. La causa es la falta de espacio para que se
desarrollen los pulmones, estando la cavidad pleural ocupada
por vísceras abdominales.
En el postquirúrgico, se objetivan las vísceras abdominales
en la cavidad pleural y el defecto diafragmático. Además se
realiza el neodiafragma con una malla y se dejan sendos
drenajes pleurales bilaterales. Se visualiza un neumotórax
que ocupa toda la cavidad pleural izquierda y otro menor en
la cavidad derecha. En su evolución no se constató expansión
total de ambos pulmones, con mayor compromiso del izquierdo,
con neumotórax que no se resolvieron a pesar de los
drenajes.
Vale aclarar, que la hernia diafragmática es una
malformación congénita grave, de alta mortalidad perinatal,
un defecto del diafragma en el cual hay una falla del cierre
del canal pleuroperitoneal que ocurre entre las 9 y las 10
semanas de gestación, por el cual las vísceras abdominales
se alojan en la cavidad pleural e impiden el desarrollo
pulmonar. La incidencia es de 1 en 2000 a 5000 según la
bibliografía, el 65% es izquierda y un 15% derecha (la
presencia del hígado dificulta que se produzca de ese lado).
En el 95% de los casos el defecto es posterolateral y el 5%
del defecto es anterior. Dentro de las causas es una
patología etiológicamente heterogénea. En la mayoría de los
casos es una patología aislada y de origen multifactorial.
Es una patología que cuando se presenta se debe investigar
otras malformaciones porque está asociada a estas en un 50%
de los casos, y pueden ser de origen cardiacas,
genitourinarias, gastrointestinales y del SNC. Se encuentran
altamente asociadas tanto a anomalías cromosómicas como son
la trisomia 13, 18 y 21, como también, a síndromes
monogénicos como el síndrome de Fryns y Becwith-Wiedemann.
Además se las asocia a algunos fármacos, como la talidomida,
quinina y antiepilépticos.
Una cosa a destacar es que los centros de recepción de estos
pacientes deben ser de alta complejidad para tener una
sobrevida entre un 49% y 50%. El manejo de la hipertensión
pulmonar grave podría requerir oxido nítrico, ventilación de
alta frecuencia y hasta oxigenación con membrana
extracorpórea.
La morbimortalidad depende del grado de afectación pulmonar
y la presencia de otras malformaciones y de síndromes
genéticos, lo que indicará el pronóstico. La presencia de la
herniación en el período crítico del desarrollo pulmonar
(que se inicia a las 10 semanas de gestación), en el cual se
va formando el pulmón, se va ramificando los bronquios, las
arterias y el tejido conectivo, produce hipoplasia pulmonar
severa e insuficiencia respiratoria grave.
El desarrollo de hipoplasia pulmonar consecuente a la hernia
produce una falta de desarrollo de todas las estructuras
pulmonares con una gran afectación de la funcionalidad
pulmonar, y la generación de hipertensión pulmonar que marca
el pronóstico del paciente.
¿Por qué son importantes los factores pronósticos? Es
importante el diagnóstico prenatal antes de las 25 semanas
de gestación sobre todo para realizar el traslado a un
centro de alta complejidad pero estos son neonatos de mal
pronóstico. Se ha visto que hay una sobrevida del 50% en
estos casos. El índice ecográfico de pulmón/ cabeza es muy
importante de realizarlo, porque en valores menores a 1
donde hay muy poco desarrollo pulmonar, existe un 10% de
sobrevida y tiene que ser realizada entre las 22 y 28
semanas. Cuando es mayor a 1.4, tenemos mayor cantidad de
tejido pulmonar, hay una mayor sobrevida. Por eso, es
importante el diagnóstico prenatal y seguimiento prenatal.
Cuando uno no hace el diagnóstico, va a nacer un bebe con
dificultad respiratoria grave, falta de excursión del
hemitorax comprometido, ruidos cardiacos desplazados según
donde se encuentre la hernia. Cuando existe este tipo de
patologías, hay que hablar de algunos diagnósticos
diferenciales en forma bien resumida, es una malformación a
nivel pulmonar donde hay tejido. En la malformación
adenomatosa quísticstico de diferentes tamaños, hay 3 tipos
de quistes a nivel pulmonar que se pueden confundir con la
imagen hidroaera intestinal. El Secuestro pulmonar es una
malformación que consta de tejido pulmonar que esta separado
del parenquima normal, no ventilado, irrigado en forma
sistémica, no de las arterias pulmonares. Puede ser intra o
extrapulmonar.
Cuando hablamos de tratamiento, se puede mencionar que en el
manejo prenatal en unidades de alta complejidad se están
realizando intervenciones intra útero que se encuentran en
investigación. Una de ella es la Oclusión Traqueal in útero
mediante balón por una broncoscopía fetal. Básicamente, se
trata de cerrar la traquea para que esto produzca mayor
presión dentro de la vía aérea y aumente su desarrollo
pulmonar. Los resultados todavía están en investigación,
luego cuando nace el bebé esto se retira, y el bebe es
intubado inmediatamente. Los corticoides prenatales
administrados a la madre aumentan la formación de
surfactante, y así se verían beneficiados los neonatos y
también intentar un parto ya sea vaginal o por cesárea a las
40 semanas fundamental es un centro de alta complejidad.
Al nacer se realiza intubación endotraqueal inmediata, se
coloca una sonda nasogástrica de tipo Replog de aspiración
continua en el cabo superior del esófago, vía umbilical
arterial y venosa para monitoreo y apoyo hemodinámico. El
uso de surfactante esta discutido porque no hay evidencia
concluyente de su beneficio.
Estrategias de ventilación mecánica: practicar mínimo
barovolutrauma permitiendo ventilación espontanea,
frecuencias respiratorias altas con presiones bajas y
tiempos inspiratorios cortos.
Cuando no hay respuesta a la ventilación convencional en
casos de hipoplasia grave se puede recurrir a la ventilación
de alta frecuencia para mantener oxigenación adecuada y
disminuir el volutrauma. El Oxido Nítrico se utiliza en
pacientes que respondieron a lo anterior en un intento de
mejorar la HTP, pero no reduce la mortalidad ni la necesidad
de ECMO.
La oxigenación con membrana extracorpórea se utiliza en los
casos que no responden a lo anterior, tiene sus limitaciones
y contraindicaciones, es decir, cuando hay malformaciones
mayores, síndromes genéticos como el 13, el 18 y daño
neurológico severo.
El tratamiento quirúrgico, el Dr. Courel nos va a hablar de
esto ampliamente. Lo último que quería decir es que la
sobrevida ha aumentado en los centros de alta complejidad,
pero la sobrevida de pacientes con asociación a patologías
extrapulmonares aumenta el índice de morbilidad y
mortalidad. Por lo que de requiere de un seguimiento
periódico multidisciplinario. Entonces mientras más
sobrevida a veces adquirimos más secuelas.
Discusion Dr. Courel
Para resumir un poco cómo se operó este chico, por qué y qué
significa la corrección quirúrgica en un paciente con esas
características. Hace algunos años la creencia de que
retirar las vísceras del tórax para dirimir la comprensión
pulmonar mejoraba al paciente llevó a que este tipo de
paciente tuviera una mejoría momentánea y posteriormente un
deterioro importante. Este deterioro, es producido
fundamentalmente, porque al reducir las vísceras del tórax,
aumentan la hipertensión, la presión abdominal, lo cual
produce hipertensión visceral. Limita la excursión
diafragmática, disminuye la compliance del pulmón y
finalmente termina con la liberación del higado o sea que
este sería el resultado en una cirugía bien hecha cerrando
el diafragma, pero con todas esas consecuencias. No contento
a la luz de los conocimientos de hoy, es que la cirugía de
retirar las vísceras del tórax no mejora el intercambio
gaseoso y si absolutamente se sabe que muchos en el
postoperatorio tienen estos problemas de neumotórax. Dicho
esto, que son los aspectos fisiológicos, fisiopatológicos de
la cirugía de la hernia diafragmática. La corrección
anatómica depende del tamaño del defecto generalmente las
hernias anteriores, son de 2 o 3 cm, se puede hacer un
cierre primario con una sutura no absorbible y no hay ningún
problema. El problema se plantea cuando el defecto del
diafragma es grande. En algunas ocasiones falta el borde
posterior y en algunos pocos casos, falta el diafragma. El
defecto mayor si uno lo cierra, crea un diafragma plano que
produce una sobre distensión. Esa sobredistensión impide el
intercambio gaseoso que deteriora mucho al paciente y a su
vez aumenta mucho la presión abdominal. Entonces estaríamos
en general, de acuerdo, en que los defectos graves se deben
cerrar con prótesis. A pesar de que las prótesis tienen un
inconveniente que producen una recidiva de la hernia entre
un 20% y un 50% de las series publicadas o sea es casi
inaceptable. Con respecto, al abdomen en este paciente se
cerró el abdomen sin cerrar las fascies y se colocó una
malla.
En el curso del postoperatorio se objetivo un síndrome
compartimental abdominal y se decidió colocar un silo para
disminuir la presión intraabdominal.. Lo que quiero mostrar
es que sobre la decisión quirúrgica todavía no hay un
acuerdo y en la bibliografía todavía no hay ningún centro
que diga que es mejor operarlo rápido, han hecho distintos
trabajos pero no hay ningúno que demuestre mejores
resultados. Lo que se esta haciendo en el mundo en la
actualidad es, no en las primeras 24 horas y tratar de
realizar la cirugía cuando la hipertensión pulmonar está
resuelta, hay baja presión, hay bajo requerimiento de
oxigeno. La reparación quirúrgica habitualmente se hace por
el abdomen, es más fácil el manejo de las vísceras. Si hay
saco herniario que está presente en un 10 % se lo saca, los
defectos pequeños se los cierra y los grandes prótesis. Las
prótesis biosintéticas son las que se usan en la actualidad
en la Argentina son difíciles de conseguir.
En esta imagen Uds. ven el saco herniario en la foto de
arriba, el defecto diafragmático pequeño en la de abajo.
Como dijimos, la prótesis ayuda a expandir la capacidad
abdominal y delimitar la zona de expansión alveolar. Esta es
una prótesis colocada casi igual a la del paciente. Para
terminar algunas complicaciones tardías, si uno pudiera
verlas con mayor frecuencia, nosotros los pacientes vivos
que tenemos no tienen mayores complicaciones mas que las
complicaciones tardías, el reflujo, y la escoliosis
sobretodo los pacientes que están con prótesis.
Esto es un video de un paciente que operamos que tiene
indicaciones particulares son pacientes en período postnatal
que no tienen hipertensión pulmonar y que en la actualidad
ya en algunos centros lo empiezan a operar.
Ahí se están reintroduciendo las vísceras a través del
defecto diafragmático.
En este caso se opera directamente por el tórax.Estas son
situaciones particulares y esta es una modalidad que yo la
muestro porque esta relatada, se hace en algunos centros es
lo que se llama cirugía mínimamente invasiva y tiene algunas
ventajas y desventajas. Yo preferiría que no se tome como
una cosa normal sino esto se muestra como algo que se hace
pero que hay que hacerlo con muchísimo cuidado. Ahí está el
cierre del diafragma, yo no lo aconsejo, siempre en el
período postnatal y mucho menos si hay hipertensión
pulmonar. No se olviden que es un paciente muy pequeño, y en
este caso por abdomen es muy difícil operar, porque el
abdomen es muy pequeño. Ahí parece cerrado el diafragma,
esto da la idea real de cómo es.
La cirugía prenatal no ha tenido éxito, a pesar de que hace
20 o 25 años Harrison empezó con las cirugías intraútero,
tratando de abordar chicos de mal pronóstico, pero la
mortalidad va a ser alta porque nunca han tenido ningún
resultado. Y la obstrucción traqueal como lo nombró el Dr.
tampoco ha dado resultados, si es cierto que crece el
pulmón, no se ha mejorado la sobrevida.
Lo que nosotros vimos en este paciente fue que después de la
reintroducción de las vísceras en el abdomen, los miembros
inferiores se pusieron fríos y con mala perfusión, crece
comprensión vascular por esta reintroducción, era un abdomen
muy poco complaciente.
El abdomen es muy pequeño porque el mayor tiempo de la
gestación las vísceras han estado en situación intratoracica,
entonces el abdomen no se ha desarrollado. Cuando se
introducen las vísceras en el abdomen, nosotros en primera
instancia no cerramos el abdomen, si hubo una prótesis.
Porque la hipertension abdominal visceral produce compresión
de las grandes vasos, es decir, disminuye el retorno venoso,
fundamentalmente la cava y los trastornos desde el punto de
vista hemodinámico.
Anatomia Patológica Dr. Arancibia A.
Se realiza autopsia clínica de niño de sexo masculino,
con un peso de 3,100 Kg, un perímetro cefálico de 340 mm, un
perímetro toráxico de 305 mm y un perímetro abdominal de 280
mm. Al examen externo no presentaba malformaciones
fenotípicas y a nivel abdominal se reconocía reservorio
extracorpóreo con asas de intestino delgado edematizadas.
Al examen interno se reconoce pulmón izquierdo hipoplásico
de 5.57 gr. con un índice Peso Pulmonar/Peso Fetal de
0.0018, considerándose hipoplasia cuando el índice es menor
a 0.012. El mismo presentaba una superficie pardonegruzca,
de aspecto congestivo. El pulmón derecho pesaba 20.62 gr.
Con una superficie externa congestiva. Al examen
microscópico se observaba en ambos pulmones extensas áreas
de hemorragia intralveolar severa que comprometía todo el
pulmón izquierdo y el lóbulo superior y medio del pulmón
derecho. También se reconocía tapones mucosos bronquiales
bilaterales.
Con respecto al corazón el mismo pesaba 15.4 gr. (N: 12.3 a
23.1) y presentaba ductus arterial permeable y un pequeño
ventrículo izquierdo con un diámetro subvalvular de 0.5 mm
para un normal de 10 mm y una pared de hasta 7 mm de
espesor. El ventrículo derecho tenía un diámetro subvalvular
de 15mm y una pared de hasta 4 mm.
A nivel de diafragma se observaba malla de teflón en
hemidiafragma izquierdo con puntos de sutura conservados.
El hígado pesaba 74.67 gr. con una superficie externa lisa
de color verdoso. En el estudio microscópico se reconocía
colestasis moderada a severa con focos de necrosis isquémica
y áreas de infarto a nivel del lóbulo izquierdo.
El bazo pesaba 5.74 gr. y presentaba áreas de necrosis
isquémica.
El riñón izquierdo pesaba 13.8 gr. y el derecho 14.2 gr. y
en ambos se observó hidronefritis leve con extensa necrosis
isquémica.
El cerebro pesaba 450 gr. (N: hasta 424 gr.) reconociéndose
edema cerebral moderado.
Las asas de intestino delgado se encontraban edematizadas
con focos de necrosis isquémica.
En el resto de los órganos no se objetivaron alteraciones
patológicas de relevancia.
De a cuerdo a los hallazgos descriptos se concluye:
• Enfermedad de Base:
-
Estado postquirúrgico de agenesia
diafragmática con malla de teflón en hemidiafragma
izquierdo con puntos de sutura conservados.
-
Hipoplasia Pulmonar Izquierda.
-
Ductus Arterial permeable.
-
Desproporción ventricular
(ventrículo izquierdo pequeño en relación a ventrículo
derecho).
Causa de muerte:
-
Hemorragia pulmonar bilateral
severa.
-
Shock hipovolémico con necrosis
isquémica de ambos riñones, hígado, bazo y asas
intestinales.
Imagenes
 |
 |
 |
 |
 |
 |
|
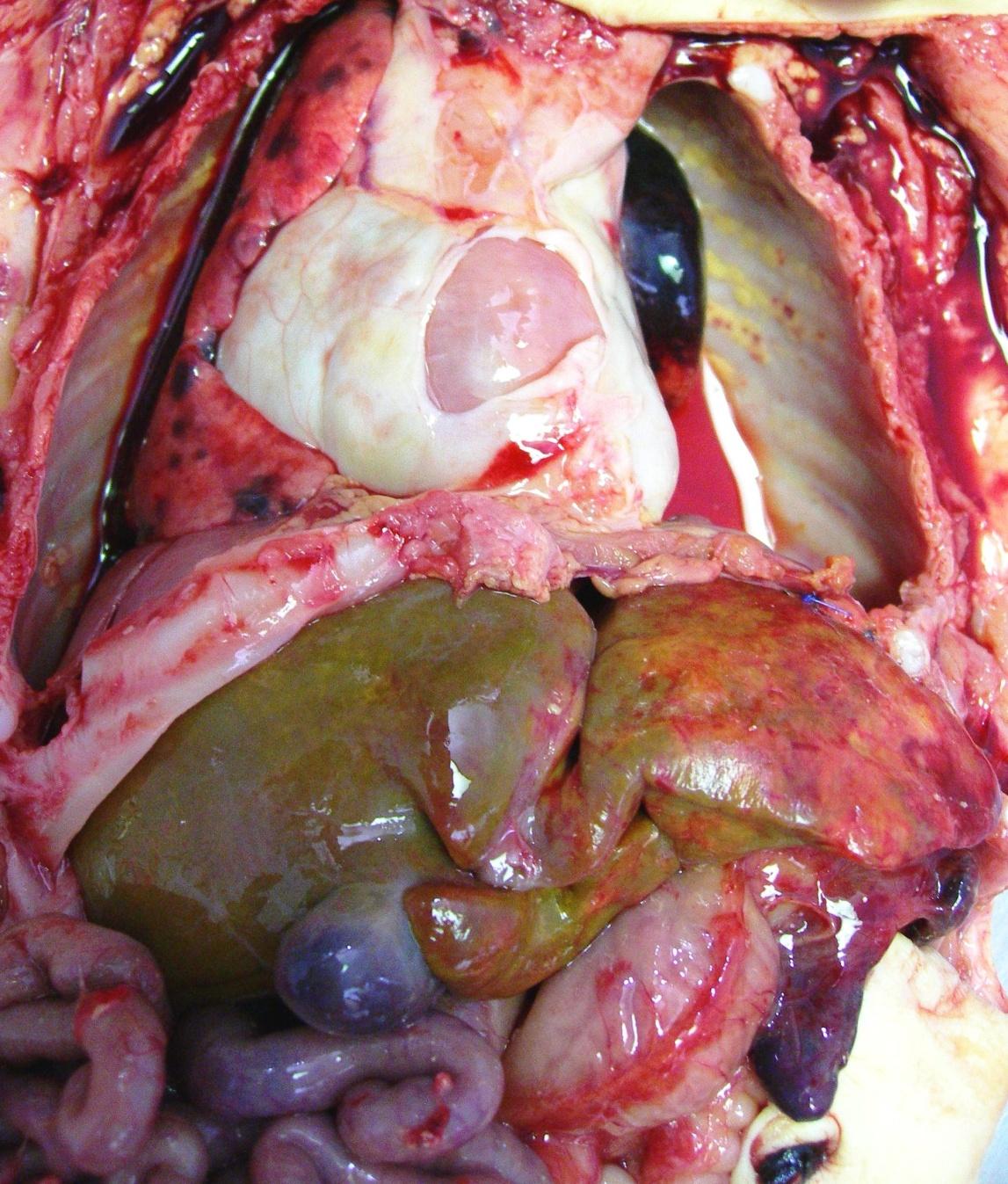
Figura 1:
vista
de cavidad abdominal y toráxica en fresco:
se observa hipoplasia pulmonar izquierda e
hilos de sutura de malla de teflón
reemplazando hemidiafragma izquierdo |
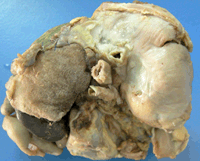
Figura 2:
vista superior
de diafragma: se reconoce malla de teflón
reemplazando hemidiafragma izquierdo, con
puntos de sutura conservados.
|
Figura 3:
Foto
macroscópica de Pulmones: se evidencia una
hipoplasia pulmonar izquierda.
|
A. Lobulo
Superior Derecho
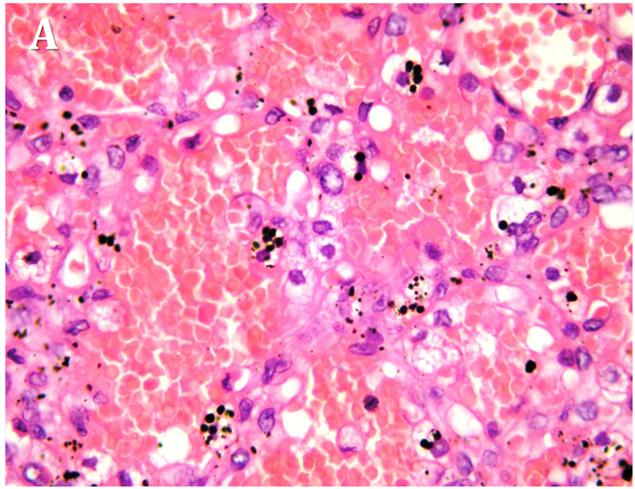
Figura 4:
Foto
microscópica de lóbulo superior derecho y
lóbulo superior izquierdo. Los pulmones
presentaban una hemorragia alveolar
bilateral severa y tapones mucosos en árbol
bronquial. |
B. Lobulo
superior izquierdo |
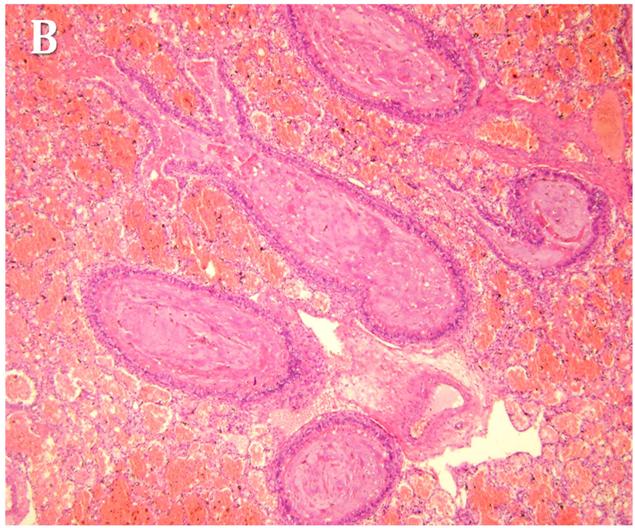
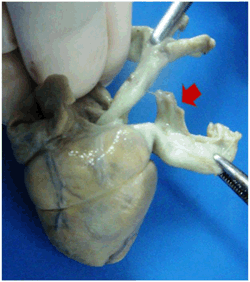
Figura 5:
Foto
macroscópica de corazón. Se observa el
conducto arterial permeable (flecha). |
|