TRABAJO ORIGINAL
Insomnio: prevalencia en un
hospital de la ciudad de córdoba
Insomnia: prevalence in cordoba city hospital
Fernandez ME, Lopez SM*, Cazaux A, Cambursano VH, Cortes JR.
Revista Facultad de Ciencias
Medicas 2012; 69(4):191-96
Hospital
Rawson, Córdoba, Argentina
Introducción
Se conoce como insomnio al trastorno caracterizado por
sueño deficiente o de mala calidad con consecuencias diurnas
adversas. El DSM-IV- TR define insomnio como “dificultad en
iniciar o mantener el sueño o sueño no restaurador causando
deterioro social, ocupacional o de otras áreas del
funcionamiento cognitivo1.
La clasificación de enfermedades de la OMS, en su décima
revisión (CIE-10), requiere para el diagnóstico de insomnio
que la dificultad para iniciar o mantener el sueño, o no
tener un sueño reparador, dure al menos un mes y que,
además, se acompañe de fatiga diurna, sensación de malestar
personal significativo y deterioro social, laboral o de
otras áreas importantes de la actividad personal2.
El insomnio en sus diferentes formas se presenta como
dificultad para conciliar el sueño (latencia), dificultad
para permanecer dormido (despertares frecuentes o
prolongados) o sensación de sueño no reparador. Los síntomas
de insomnio reportados con más frecuencia en la encuesta
“Sleep in American Poll” fueron no lograr un sueño reparador
en el 38% de los pacientes y despertares frecuentes durante
la noche en el 32% de los pacientes. Esta situación trae
aparejadas consecuencias diurnas como fatiga, trastornos
cognitivos (memoria, concentración), baja motivación,
irritabilidad, ansiedad y depresión. Constituye un factor de
riesgo para accidentes relacionados con la falta de descanso
(industriales, automovilísticos)3, problemas sociales, y
repercute directamente en la salud, agravando enfermedades
preexistentes y ocasionando desregulación
endocrino-metabólica que favorece la aparición de obesidad,
enfermedad coronaria, etc.
Entre los factores predisponentes mejor establecidos se
encuentran el sexo femenino, la edad mayor a 60 años, el
estrés, enfermedades crónicas, consumo de cafeína, alcohol,
drogas y medicamentos. Las enfermedades mas frecuentemente
relacionadas al insomnio son trastornos psiquiátricos
(trastorno de ansiedad generalizada y depresión) y
enfermedades clínicas como asma, EPOC, insuficiencia
cardiaca congestiva, cardiopatía isquémica, reflujo
gastroesofágico, enfermedades reumatológicas,
hipertiroidismo, enfermedad terminal, entre otros3.
El insomnio es una condición frecuente en la población
general, algunos estudios realizados refieren una
prevalencia del 30 al 50% de los adultos4. Según datos
aportados por la Asociación Argentina de Medicina del Sueño
(AAMS), un 40% de la población del país padece trastornos
para conciliar el sueño. Se estima que el 10 al 15% de la
población adulta y el 57% de los ancianos no
institucionalizados sufre de insomnio crónico5
El sueño cumple diversas funciones fisiológicas necesarias
para la salud del individuo. Entre estas funciones está la
de restaurar la homeostasis del sistema nervioso central y
del resto de los tejidos, restablecer los almacenes de
energía celular y el almacenamiento y conservación de los
datos en la memoria4. Las personas con insomnio refieren más
días de actividad limitada, más días en cama a causa de
enfermedad, más gastos en salud y mayor incidencia de
incapacidad laboral que los pacientes sin insomnio.6
Suelen producir algún tipo de insomnio aquellas enfermedades
que se acompañan de dolor y malestar físico intenso, como
trastornos cardiovasculares (insuficiencia cardiaca),
digestivos (úlceras, hernia de hiato, etc.), respiratorios
(asma, EPOC, síndrome de apneas del sueño), renales
(insuficiencia renal crónica, cólicos nefríticos),
enfermedades osteoarticulares, oncológicas y urológicas.
También se acompañan de alteraciones del sueño la toma de
algunas medicaciones como los beta-agonistas,
corticosteroides, diuréticos, antidepresivos,
antihistamínicos, betabloqueantes, etc.7
Las personas con insomnio tienen tasas más altas de
enfermedad que aquellos sin trastornos de sueño. Mellinger y
col. determinaron que el 53% de adultos con insomnio tenían
dos o más problemas de salud comparados con solo el 24% de
los pacientes sin trastornos de sueño. Además el estudio de
Ford y Kamerow8 encontró que los pacientes con insomnio
usaban con más frecuencia los servicios médicos y que las
tasas de insomnio son superiores en los centros de atención
primaria que en la población general. El insomnio se
correlaciona también con peores resultados en algunas
enfermedades incluyendo aumento de mortalidad en ancianos
institicionalizados9, mayor incapacidad entre pacientes con
ACV10, y riesgo aumentado de mortalidad en pacientes con
enfermedad cardiovascular11. La evidencia sugiere además que
el insomnio puede llevar al desarrollo de depresión.
El insomnio se asocia con una significativa carga social y
personal. A pesar de las altas tasas de prevalencia la
evidencia sugiere que el insomnio permanece poco reconocido,
subdiagnosticado y subtratado11. El insomnio es raramente
explorado en la entrevista médica, muchas veces no se tiene
en cuenta su diagnóstico y, aun siendo diagnosticada, los
médicos no le damos la debida importancia. En ocasiones
prestamos más atención a otras condiciones médicas sin tener
en cuenta la gran repercusión que en la calidad de vida
ejerce esta enfermedad.
Estudios epidemiológicos y clínicos evidencian que más del
50% de los pacientes de atención primaria se quejan de
insomnio si se les pregunta por el sueño, pero sólo el 30%
lo mencionan a su médico de cabecera por iniciativa propia,
y sólo el 5% acuden al médico con el objeto principal de
recibir tratamiento para este problema12. Ford and Kamerow8
demostraron que, en una cohorte de pacientes, solo el 9 % de
los que presentaron dificultad para dormir consultaron a un
médico por este problema.
Dado que el insomnio constituye un particular desafío para
los clínicos debido a la falta de guías y el pequeño número
de estudios dirigidos, parece importante establecer
estrategias clínicas para el diagnóstico y tratamiento de
ésta patología, a fin de mejorar la calidad de vida de los
pacientes.
Con el fin de conocer las características de esta condición
en una población específica (enfermedades crónicas) de
nuestro hospital, nos propusimos realizar este estudio.
Objetivos
Conocer la prevalencia y características clínicas del
insomnio en pacientes ambulatorios con enfermedades
crónicas, asistidos en el Hospital Rawson (Hospital
polivalente de la ciudad de Córdoba).
Analizar su asociación con situaciones comórbidas,
identificando los factores asociados, tratamientos
instaurados y frecuencia de la automedicación a fin de
disponer de información local para el manejo de dicha
patología.
Material y Métodos
Estudio prospectivo, descriptivo, observacional, de corte
transversal.
Criterios de inclusión: pacientes mayores de 18 años que
acuden de manera ambulatoria a consultorio externo o guardia
con enfermedades crónicas establecidas en base al
diagnóstico referido por el paciente y la medicación que
recibe, en situación estable al momento de la encuesta.
Instrumentos: Se definió insomnio en base a los criterios
del ICSD-2 (cuadro 1).
La obtención de los datos se realizó en base a un
cuestionario autoadministrado modificado que identificó los
criterios diagnósticos de insomnio, datos demográficos,
enfermedades concomitantes, medicación habitual; consumo de
sustancias que excitan el SNC; consultas previas por
insomnio; criterios de depresión en base al DSM-IV (ver
anexo).
Estadística: Se aplicó test de Chi cuadrado para variables
continuas y Fisher para variables discontinuas. Estudio de
relación ( R ). ps < 0.05.
Cuadro 1 Criterios diagnósticos de insomnio
Resultados
Se realizaron las encuestas a 100 pacientes que acudieron a
la consulta de las diferentes especialidades clínicas del
Hospital. La edad promedio fue de 50 años con un rango entre
22 y 90 años. El 57% fueron mujeres, el 43% hombres. Las
características generales de la población se describen en la
tabla 1. El 69% de los pacientes encuestados cumplían
criterios de insomnio.
Entre los individuos encuestados la enfermedad más
prevalente fue la HTA, presente en el 57% de los pacientes;
seguida por asma (20%), diabetes (18%) e hipotiroidismo
(17%). El 65% de los pacientes padecía 2 o más enfermedades
crónicas simultáneamente.
Respecto a los hábitos de consumo de los pacientes
estudiados, el consumo habitual del café fue referido por el
30% de los pacientes, el consumo de alcohol alcanzó el 18% y
de drogas ilícitas 2%. Solo el 19% refiere usar medicación
para dormir y en todos los casos fue prescripta por un
médico; las drogas más utilizadas son las benzodiacepinas
como se refleja en la tabla (3). El 25% ha consultado alguna
vez por insomnio.
Cumple criterios de depresión el 52%
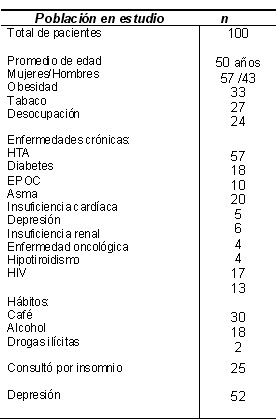 |
Tabla 1: Características
generales, comorbilidades y hábitos de la población
estudiada
Tabla 2: Características generales, comorbilidades y hábitos
de la población con insomnio.
Tratamiento farmacológico
Tabla 3: Fármacos consumidos por la población en estudio
Tabla 4: Características de presentación del insomnio
Discusión
La prevalencia de insomnio en pacientes con enfermedades
crónicas es superior a la de la población general. Según el
presente estudio la prevalencia de insomnio en pacientes
ambulatorios con enfermedades crónicas, asistidos en el
Hospital Rawson asciende al 69%.
Las enfermedades crónicas más frecuentes en la población
fueron HTA, asma e infección por HIV sin poder establecer
diferencias significativas entre la población con y sin
insomnio. Tampoco se evidencia diferencia en cuanto a la
influencia del consumo de café, alcohol o drogas ilícitas
entre los pacientes con y sin insomnio.
Coincidentemente con resultados publicados13, sólo la cuarta
parte de los pacientes consultó por insomnio alguna vez.
Los síntomas de insomnio reportados con mayor frecuencia
fueron despertares frecuentes en el 84% y no lograr un sueño
reparador en el 73% consecuentemente con los resultados de
la encuesta Sleep in American Poll. Entre las repercusiones
negativas más frecuentes se encuentra la fatiga y debilidad
y la somnolencia diurna.
La prevalencia de criterios de depresión en los enfermos
crónicos analizados fue de 52%, y al analizar la población
con insomnio, la misma asciende a 63%.
El riesgo relativo de depresión en los enfermos crónicos con
insomnio es RR=1,87 (I.C 1,08 a 3,17) p<0,05.
Entre los pacientes con insomnio el porcentaje de pacientes
que consultaron asciende a 31%, de los cuales más de la
mitad está recibiendo tratamiento con benzodiacepinas, a
pesar que las guías actuales de manejo de insomnio proponen
como fármacos de elección a los inductores del sueño del
tipo agonistas de receptores de benzodiacepinas, por contar
con mejor eficacia y margen de seguridad que las
benzodiacepinas14. No se registró ningún caso de
automedicación o toma de medicamentos hipnóticos sin
prescripción médica.
La mayoría de los clínicos no estamos bien entrenados
respecto a los trastornos del sueño14. Esta falta de
entrenamiento se refleja en déficits de conocimiento sobre
medicina del sueño entre médicos de cuidado primario.
Evidencia de estudios epidemiológicos y clínicos sugieren
varios factores que contribuyen al subdiagnóstico del
insomnio: factores relacionados con los pacientes (bajo
índice de consulta) y con los médicos (limitación en el
tiempo de la consulta, desconocimiento del problema y
conceptos erróneos acerca de los riesgos del tratamiento)
Conclusión
El presente estudio refleja una elevada prevalencia de este
trastorno en pacientes con enfermedades crónicas de nuestra
población, con importantes consecuencias adversas. Esta
entidad está subdiagnosticada y en los casos conocidos el
tratamiento está ausente o es inadecuado.
La relación del insomnio con depresión es un dato de
importancia que revela la necesidad de diagnosticar estas
entidades oportunamente.
Bibliografía
1. American Sleep Disorders Associations. International
Classification of Sleep Disorders, revised: Diagnostic and
Coding Manual. Rochester, MN: American Sleep Disorders
Association, 1997.
2. World Health Organization. The ICD-10 classification of
mental and behavioural disorders: clinical descriptions and
diagnostic guidelines. Geneva: World Health Organization;
1992.
WHO
3. Schenck CH, Mahowald MW, Sack RL. Assessment and
Management of Insomnia. JAMA 2003;289:2475
JAMA
4. Sarrais F, de Castro Manglano P. El insomnio. Anales Sis
San Navarra 2007;30:2
5. Foley DJ, Monjan AA, Brown SL et al. Sleep complaints
among elderly persons: an epidemiologic study of three
communities. Sleep 1995;18:425
PubMed
6. Simon GE, VonKroff M. Prevalence, burden and treatment of
insomnia in primary care. Am J Psychiatry 1997;154:1417
PubMed
7. Ancoli-Israel S. Insomnia in the elderly: a review for
the primary care practitioner. Sleep 2000;23:23
PubMed
8. Ford DE, Kamerow DB. Epidemiologic study of sleep
disturbances and psychiatric disorders. An opportunity of
prevention? JAMA 1984;251:2410
PubMed
9. Manabe K, Matsui T, Yamaya M et al. Sleep patterns and
mortality among elderly patients in a geriatric hospital.
Gerontology 2000;46:318
PubMed
10. Leppavuori A, Pohjasvaara T, Vataja R, et al. Insomnia
in schemic stroke patients. Cerebrovasc Dis 2002;14:90
PubMed
11. Roth T. New developments for treating sleep disorders. J
Clin Psychiatry 2001;62:3
12. Smith MT, Perlis ML, Park A, Smith MS, Pennington J,
Giles DE, Buysse DJ. Comparative meta-analysis of
pharmacotherapy and behavior therapy for persistent insomnia.
Am J Psychiatry 2002; 159: 5
PubMed
13. Schutte-Rodin S; Broch L; Buysse D; Dorsey C; Sateia M.
Clinical guideline for the evaluation and management of
chronic insomnia in adults. J Clin Sleep Med 2008;4(5):487.
PMC
14. Rosen RC,Rosekin R, Rosevear C, et al: Physician
education in sleep and sleep disorders: a national survey of
US medical shools. Sleep 1993;16:249
PubMed
|