|
CASOS CLÍNICOS
Fractura-luxación posterior inestable de hombro:
reconstrucción anatómica de la lesión de Hill-Sachs
invertida.
Andras Fekete, Ruth Lumbreras, Evelio Navarro,
Luis Rodríguez-Chacón.
Revistad de la Facultad de Ciencias Médicas
2010, 67(1): 57-61
Servicio de Traumatología y
Cirugía Ortopédica. Hospital Royo Villanova. Zaragoza.
CENTRO : Servicio de Traumatología y Cirugía Ortopédica.
Hospital Royo Villanova Avenida San Gregorio 30 CP. 50015
Zaragoza
ESPAÑA
CONTACTO: András Fekete: Tf: 0034-647417838
Correo electrónico:
feketeandras@hotmail.com
INTRODUCCIÓN
La luxación posterior de hombro es una lesión
poco frecuente que generalmente está asociada a traumatismos
de alta energía o crisis tónico-clónicas en pacientes
epilépticos. Debido a su baja frecuencia y a los hallazgos
no muy llamativos en la radiología simple, su diagnóstico,
en ocasiones, es pasado por alto, por lo que nos encontramos
a veces una luxación inveterada que tratar.
La luxación posterior de hombro se asocia, en un alto
porcentaje, a una fractura por compresión de la región
antero-medial de la cabeza humeral, la denominada lesión de
Hill-Sachs invertida. Su tratamiento es controvertido.
Existen numerosas técnicas quirúrgicas para tratarlas,
cuando un tratamiento conservador y funcional resulta
insuficiente.
CASO CLÍNICO
Paciente de 32 años, con antecedentes de cuadro
ansioso-depresivo en tratamiento médico que suspende por su
cuenta de manera súbita. Tras su suspensión presentó cuadro
de deprivación y posible crisis tónico-clónica, en estudio
en el momento de la lesión traumática.
El paciente ingresó tras sufrir caída casual con dolor e
impotencia funcional.
DIAGNÓSTICO
Clínicamente, presentaba intenso dolor con
impotencia funcional y rigidez elástica para la rotación
externa de hombro izquierdo. Los pulsos se encontraban
conservados, miembro con coloración y temperatura simétricos
con respecto al brazo sano. La exploración neurológica no
evidenciaba ningún déficit.
Se realizaron estudios radiográficos simples en proyecciones
antero-posterior de hombro y transtorácica
(Figura 1)
que constataron que se trataba de
una fractura-luxación posterior de hombro.
|
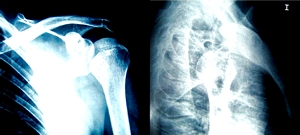 |
Figura 1.
Radiología simple en la que se observa la luxación
posterior gleno-humeral.
|
El paciente fue sometido a sedación y bajo escopia
radiológica en quirófano se intentó una reducción cerrada de
la luxación que no pudo mantenerse en una posición estable.
Se recogieron las imágenes de la escopia radiológica en las
que se observa una fractura de cabeza humeral por
impactación que comprende aproximadamente un 30% de la
superficie articular de la misma.
(Figura 2)
|
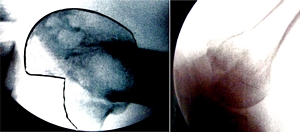 |
Figura 2 :
Imágenes radiológicas en las que se observa la
fractura por impactación en cara anterior de cabeza
humeral de aproximadamente el 30% de la superficie
articular |
El diagnóstico final fue de FRACTURA LUXACIÓN POSTERIOR DE
HOMBRO IZQUIERDO INESTABLE, CON LESIÓN DE HILL-SACHS
INVERTIDA que comprendía aproximadamente el 30% de la
superficie articular en la zona antero-medial de la esfera
humeral.
TRATAMIENTO
El paciente fue intervenido quirúrgicamente
empleando una vía de abordaje delto-pectoral.
Se visualizó la lesión y se realizó la desimpactación de la
lámina condral con hueso subcondral adyacente para
introducir bajo la misma injerto óseo procedente de cabeza
femoral de donante y de ese modo reconstruir la esfericidad
humeral, de esta forma se evitaba el mecanismo de engranaje
en la glenoides que se producía cuando el paciente rotaba
internamente el brazo y lo desrotaba a externo con la
consiguiente luxación posterior gleno-humeral por traslación
posterior de la cabeza.
(Figura 3)
|
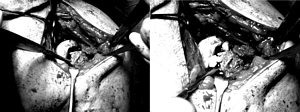 |
Figura 3 :
Imágenes intraoperatorias.
Fractura de cabeza humeral con defecto óseo por
impactación. Colocación de aloinjerto de cabeza
femoral en región subcondral para reconstrucción del
defecto ocasionado por la fractura.
|
A continuación se realizó fijación del injerto óseo a la
zona postero-externa de la cabeza humeral mediante dos
tornillos canulados de esponjosa de 4,5 mm. de diámetro.
EVOLUCIÓN
El paciente permaneció una semana con el
hombro parcialmente inmovilizado con cabestrillo para evitar
las rotaciones. Durante esa semana realizó ejercicios
activos de flexo-extensión de codo y muñeca, con hombro
inmovilizado.
A partir de la segunda semana el paciente realizó ejercicios
pendulares de hombro y pasivos autoasistidos, sin dolor,
para ganar abducción de 60º y rotaciones de 30º interna y
externa. A partir de la tercera semana, inició ejercicios de
movilización activa con rango de movimiento limitado a los
grados a 90º de abducción y 30 de rotaciones interna y
externa.
(Figura 4)
|
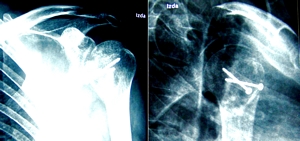 |
Figura 4:
Imagen radiológica al mes
de la intervención, en la que se ve la estabilidad
de la fractura y la viabilidad del aloinjerto en la
cabeza humeral. Observamos además la recuperación de
la esfericidad característica de la anatomía del
húmero proximal.
|
Tras la sexta semana el paciente no tiene restricciones en
cuanto a rango de movimiento, ni de manera activa ni de
manera pasiva. Se comprobó esta semana la estabilidad total
gleno-humeral. Entonces se comenzó la potenciación muscular
con ejercicios contra-resistencia y de equilibrio de balance
muscular.
Transcurridos 6 meses de la cirugía, el rango de movimiento
es casi simétrico con respecto al hombro contralateral,
viéndose únicamente disminuida la rotación interna 15º con
respecto al lado sano. El balance muscular corresponde al
normal en comparación con el contrario, teniendo en cuenta
de que se trataba del miembro no dominante. No ha habido
ningún episodio de inestabilidad articular ni sintomatología
sugestiva de la misma.
DISCUSIÓN
La inestabilidad posterior del hombro es un
hallazgo poco frecuente, representando tan sólo el 4% de las
inestabilidades de esta articulación. La causa más
comúnmente implicada en la producción de luxación posterior
de hombro son las crisis convulsivas, ya sea por epilepsia,
electrocución, deprivación alcohólica, etc., siendo este
mecanismo el más habitual en el caso de luxación posterior
bilateral.1,2
El diagnóstico suele ser más clínico que radiológico, ya que
en muchas ocasiones una radiología simple en proyección
antero-posterior puede no manifestar de manera llamativa la
lesión. La sintomatología intensa del paciente nos hace
sospecharla (intenso dolor e impotencia funcional tanto
activa como pasiva sobre todo para la rotación externa).
Para su diagnóstico se recomienda solicitar, aparte de la
proyección antero-posterior de hombro, que puede no ser del
todo reveladora, las proyecciones transtorácicas y axilar de
hombro. La realización de tomografía axial computerizada
(TAC) con reconstrucción tridimensional nos describe con
exactitud las lesiones asociadas, como las fracturas por
impactación o arrancamiento. El uso de la resonancia nuclear
magnética (RNM) es útil cuando se sospechen lesiones
extensas de partes blandas.1,2
La lesión de Hill-Sachs invertida se puede definir como una
fractura por compresión de la región antero-medial de la
cabeza humeral en la luxación posterior. Su tratamiento es,
cuando menos, controvertido. Cuando se presentó este caso en
nuestro hospital, decidimos hacer una revisión bibliográfica
para establecer una serie de criterios en cuanto al
tratamiento de esta lesión, recogiendo las siguientes
conclusiones.
A la hora de decidir el tipo de tratamiento en estas
lesiones, debemos tener en cuenta una serie de
factores, como son la edad, estado general del paciente,
grado de actividad, antigüedad de la lesión,
tamaño del defecto y posible afectación de la cavidad
glenoidea
1-6
Cuando tenemos una luxación gleno-humeral posterior con
lesión de Hill Sachs inferior al 20% de la superficie
articular condral de la cabeza humeral, suele tratarse de
lesiones estables tras la reducción. Reducción que, por otra
parte, en muchos casos ha de realizarse de manera abierta
debido a la impactación con engranaje de la cabeza humeral
en el reborde posterior de la glenoides. Por lo cual, en la
mayoría de las veces no se precisa de ningún otro tipo de
técnica reconstructiva o de transposición para
estabilizarla.2
Los hombros con una lesión de Hill Sachs invertida mayor del
20% suelen ser inestables y tienden a reluxarse ante la
rotación interna, flexión o aducción. Mediante la
trasposición medial del tendón subescapular, fijada con
anclajes o puntos transóseos al lecho de la fractura
(técnica de McLaughlin), se consigue rellenar el defecto de
la fractura por impactación y eliminar la concavidad del
engranaje con la glenoides. Esta técnica , se recomienda
para defectos menores, dentro del rango del 20 al 40% de la
superficie articular. Castagna A. y cols. emplean la técnica
de McLaughlin modificada en defectos de hasta el 50% de la
superficie articular con resultados satisfactorios.2
La modificación de Neer a esta técnica, también sitúa el
subescapular en el defecto, pero incorporando
la tuberosidad menor y fijando ésta al defecto con un
tornillo.2,3
El inconveniente de este tipo de técnica es que el rango de
movimiento, en concreto la rotación interna, se ven
disminuidos al medializar la inserción del subescapular.
Cuando nos encontramos con defectos de entre el 20% y el 40%
de superficie articular de la cabeza humeral, otra técnica
alternativa es la reconstrucción anatómica de la misma
empleando aloinjertos, procedentes de cresta iliaca o, más
comúnmente, de cabeza femoral de donante
2-6.
Para su fijación, se suelen utilizar
tornillos a compresión. El empleo de sistemas canulados es
de gran ayuda para elegir la orientación más idónea de los
mismos. De este modo, el balance muscular no se altera, al
no verse modificada la inserción de los rotadores internos.
Algunos autores realizan esta reconstrucción anatómica por
vía artroscópica, asociada a una fijación con tornillos
interferenciales reabsorbibles7.
Chalidis B.E. y cols. emplean una técnica mixta, que
consiste en la reconstrucción de cabeza humeral con injerto
óseo asociada a una trasposición de la tuberosidad menor,
obteniendo buenos resultados8.
La artroplastia de hombro es de elección en defectos óseos
más extensos (mayores del 40-50% de superficie articular) en
los que una reconstrucción anatómica de la cabeza humeral
resulta inviable por problemas estructurales y de
vascularización9.
En casos inveterados o muy evolucionados en pacientes
jóvenes con altos requerimientos de su extremidad superior
podríamos optar por la artrodesis escapulohumeral., aunque
suele ser muy mal tolerada por los pacientes.
BIBLIOGRAFÍA
1.
Castagna A,
Delle Rose G,
Borroni M,
Markopoulos N,
Conti M,
Maradei L,
Garofalo R.
Modified
MacLaughlin procedure in the treatment of neglected
posterior dislocation of the shoulder.
Chir Organi Mov.
2009;93 Suppl 1:S1-5.
2.
Fabiś J,
Kozłowski P.
The results of treatment of posterior shoulder dislocation.
Chir Narzadow Ruchu Ortop Pol. 1998;63(5):455-61.
3.
Barbier O,
Ollat D,
Marchaland JP,
Versier G.
Iliac
bone-block autograft for posterior shoulder instability.
Rev Chir Orthop Traumatol.
2009 Apr;95(2):100-7. Epub 2009 Mar 21.
4.
Bock P,
Kluger R,
Hintermann B.
Anatomical reconstruction for Reverse Hill-Sachs lesions
after posterior locked shoulder dislocation fracture: a case
series of six patients.
Arch Orthop Trauma Surg.
2007 Sep;127(7):543-8. Epub 2007 May 24.
5.
Diklic ID,
Ganic ZD,
Blagojevic ZD,
Nho SJ,
Romeo AA.
Treatment of locked chronic posterior dislocation of the
shoulder by reconstruction of the defect in the humeral head
with an allograft.
J Bone Joint Surg Br.
2010; 92(1):71-6.
6.
Gerber C,
Lambert SM.
Allograft reconstruction of segmental defects of the humeral
head for the treatment of chronic locked posterior
dislocation of the shoulder.
J Bone Joint Surg Am.
1996;78(3):376-82.
7.
Engel T,
Hepp P,
Osterhoff G,
Josten C.
Arthroscopic reduction and subchondral support of reverse
Hill-Sachs lesions with a bioabsorbable interference screw.
Arch Orthop Trauma Surg.
2009;129(8):1103-7. Epub 2009 Feb 24.
8.
Chalidis BE,
Papadopoulos PP,
Dimitriou CG.
Reconstruction of a missed posterior locked shoulder
fracture-dislocation with bone graft and lesser tuberosity
transfer: a case report.
J Med Case Reports.
2008; (5);2:260.
9.
Gerber C,
Costouros JG,
Sukthankar A,
Fucentese SF.
Static posterior humeral head subluxation and total shoulder
arthroplasty.
J Shoulder Elbow Surg.
2009; 18(4):505-10. Epub 2009 May 29.

|